社会福祉法人 仁生社
江戸川病院

脳を取り囲む硬膜から発生してくる良性腫瘍ですが、脳を圧迫するようになり頭痛・運動麻痺などの神経症状がでると、手術が必要となります。腫瘍のできる場所により、手術の難しさがかわりますが、術中のナビゲーションや当院が得意とする術中電気生理モニター、更に、他施設にはない超音波モニターを行いながら最先端技術を用いた腫瘍摘出術を行っております。術前に神経症状がある場合には、できるだけ軽減するように、また、術後新たな神経症状がでないように工夫をしながら手術を行っております。
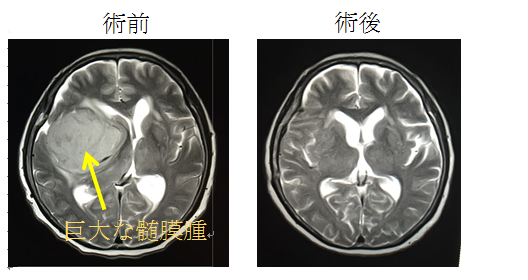
髄膜腫の特徴と治療:
髄膜腫は、脳を取り囲む硬膜、どこでも発生します。奥深い神経や血管に絡んだ部位にできるか、大脳の表面をとり囲む硬膜にできるかで、手術の難易度が変わります。腫瘍が大きくなってくると正常脳に脳浮腫が発生します。この浮腫が原因でも神経症状を出しますので、運動野近くの髄膜腫が運動野の脳浮腫をおこせば運動麻痺がでます。腫瘍が直接運動野を圧迫しても運動麻痺が出る可能性はあります。
大脳表面の硬膜から発生しても、運動野を圧迫したり脳浮腫によって運動麻痺が出現し、視覚野であれば視野障害が出現します。また、前頭葉の大きな腫瘍は、嗅覚障害や精神機能障害の原因となる可能性があります。
同様にして、脳深部に発生した脳腫瘍が、脳神経を圧迫して神経症状をだせば、視力視野障害、複視、顔面麻痺、聴力障害、嚥下障害、嗄声などの症状につながる可能性があります。
どこに発生する髄膜腫も、良性腫瘍であり、少しずつ増大するので、圧迫された脳や神経の症状はでにくく、腫瘍が5cm以上に増大してから神経症状をだして初めて診断される可能性もあります。
腫瘍の部位や特徴をよく検討し、手術摘出が必要な髄膜腫は、手術中の運動機能モニターや脳神経モニターを行いながら、超音波画像を術中にとって術中画像モニターも施行して、手術を行います。脳や神経が腫瘍にとり囲まれた時は、良性腫瘍なので、無理に腫瘍を全摘出せずに神経や血管を損傷しないように、神経や血管に腫瘍をつけて少し残すことがあります。
頭蓋底部の鼻の奥、トルコ鞍近傍は、脳腫瘍の好発部位の一つで、鼻経由の経鼻的腫瘍摘出術を行うのが一般的となっています。
手術の適応は、①腫瘍の視神経圧迫による視力低下や視野障害が出現した場合、② 腫瘍による下垂体圧迫により下垂体機能不全症状が出現した場合(GH産生低下による小人症など)、③ ホルモン産生腫瘍により過剰に分泌されたホルモン症状が出現している場合(末端肥大症、クッシング病など)などです。
当施設ではハイビジョン神経内視鏡を用いて両側鼻孔からのアプローチで、腫瘍の境界をよく観察確認し、腫瘍を被膜ごと切除します。神経内視鏡の先端が30度や70度の角度がついたものに変更すると、海綿静脈洞側壁に癒着した腫瘍の摘出、頸動脈裏側の腫瘍の摘出、トルコ鞍外上方に進展した腫瘍など、確実に腫瘍を摘出できます。必要に応じて、視神経や外眼筋モニターを行い、血管が近いことから、当院で得意とする超音波内視鏡により、残存腫瘍の確認や、頸動脈の位置確認を行って腫瘍を安全確実に摘出します。髄液漏が生じた場合には、必要に応じて鼻中隔粘膜を用いて粘膜弁を作成してトルコ鞍底の形成を行い、髄液漏閉鎖を行います。
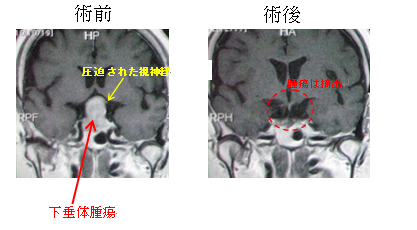
小さい腫瘍は経過観察可能な場合も少なくありません。MRI検査で視神経への圧迫や下垂体ホルモン採血検査により、手術の必要性を検討します。ハイビジョン内視鏡、蛍光内視鏡、超音波内視鏡などをどのように使用して手術すすめるかご説明します。頸動脈や視神経などに癒着した腫瘍は無理には剥離摘出せず、残存腫瘍の大きさにより、高精度定位放射線治療(トモセラピー)の追加を検討します。手術をしなくてもよい患者さんは、定期的MR検査を外来で行って、腫瘍の大きさの変化をチェックしてゆきます。
超音波内視鏡を用いた手術を論文に報告しました。(Ishikawa M et al. Endonasal ultrasonography-assisted neuroendoscipic transsphenoidal surgery. Acta Neurochir (Wien) 157:863-868, 2015.)
脳の細胞は、主に神経細胞とグリア細胞です。このグリア細胞の腫瘍が悪性脳腫瘍の代表的なグリオーマです。脳のどの部分にも発生し、その発生した部分の脳は圧迫されて神経症状をだしますので、運動麻痺や失語症などで発症することがあります。しかし、腫瘍全体を手術で摘出すると、その中の機能している神経細胞も一緒に摘出されることになり、その神経細胞の機能が消失してしまいます。したがって、腫瘍はできるだけ多く摘出することが大切ですが、術後神経症状につながらない部分の摘出をすることが大切になります。
その術後後遺症が出ないように、当院では、電気生理学的モニターとして誘発電位や誘発筋電図の測定を行い、東芝の最新の超音波装置を用いて脳や腫瘍の部位や形状を、必要に応じて超音波専用造影剤も用いて、術中に腫瘍や周囲血管のモニターを行って安全に腫瘍摘出を行います。5ALAという蛍光薬剤も用いて、術中の腫瘍蛍光画像を参考に腫瘍摘出を行うことができます。
術後の化学療法は、腫瘍組織診断の結果により、最も効果がある薬剤の投与を施行いたします。それに加えて最近では、アバスチンという腫瘍浮腫の改善効果のある薬を患者さんに応じて使用します。早期から使用することで腫瘍血管の新生を抑えて腫瘍の成長を抑える効果も我々は実感しており、患者さんごとにもっとも適した有効な化学療法の検討が必要となります。
さらに放射線治療としては、当院特有のトモテラピーという悪性腫瘍専用の放射線治療を行っいます。現在一般的に行われている放射線治療は、正常脳へのダメージが大きく、照射線量に制限があります。トモテラピーという特殊の方法では、正常脳への照射を減らして腫瘍への照射を増やすことが可能です。現在一般的、保険診療として可能な放射線治療で、脳悪性腫瘍に対して、最も優れた治療方法ということができます。詳しくは、当院トモテラピーのホームページをご参照ください。通常の放射線治療を終了し、追加照射できないのが一般的ですが、照射の方法を工夫されたトモテラピーでは、追加照射をそれ以上に効果的に施行することが可能です。
当院での脳悪性腫瘍、いわゆるグリオーマに対する治療は、トモテラピーという放射線治療を念頭において、当院が得意とする電気生理学的モニターと超音波モニターを行いながらの開頭手術を行い、アバスチンを含めた化学療法を、入院外来と患者さんの状況に合わせて行うように工夫しております。
聴神経腫瘍の特徴と治療
聴神経から良性腫瘍が発生します。聴力障害の精査で発見されることも多いですが、腫瘍が大きくなると、バランスが悪くなって歩行障害が出現します。聴神経のすぐ近くにある顔面神経に摘出時の障害が加わると顔面麻痺になってしまうため、術中筋電図モニターを行いながら、術後の顔面麻痺がでないように腫瘍の摘出を行います。術前に聴力が残っている場合は、術中に聴神経モニターを行いながら、なるべく聴力も残るように腫瘍摘出を行います。
聴神経腫瘍は良性脳腫瘍のひとつで、内耳道という側頭骨内から発生して増大することが多い腫瘍です。聴神経には、音を聞くときに機能する蝸牛神経と平衡感覚に関係する前庭神経とがあり、通常前庭神経から発生しますが、初発症状は、聴力低下が多く、ふらつきなどの平衡機能障害も腫瘍の成長とともにみられてきます。腫瘍に顔面神経も圧迫されると、顔面神経麻痺がみられることがあります。顔面神経麻痺は、片側の顔の筋肉が動かなくなり、顔がゆがんでしまう症状です。
聴神経腫瘍は、耳の後ろの後頭蓋窩という後頭部の外側に発生します。良性腫瘍ですが増大すると、聴力障害、平衡機能障害、顔面神経麻痺のほかに、小脳や脳幹の圧迫症状が出現して生命にかかわってきますので、手術による腫瘍摘出が必要です。
術後症状を出さないための当院が得意とする聴神経腫瘍摘出術時の電気生理学的モニタリングは、以下の通りです。
1) 腫瘍に押された顔面神経がどこにあるか。術野で電気刺激して、顔面筋から筋電図反応を記録することで顔面神経の位置が確認できます。刺激の強さと記録電位の大きさにより、刺激部位から顔面神経までの距離を推定します。
2) 腫瘍よりも脳側で電気刺激をして、顔面筋から筋電図反応を記録します。腫瘍摘出中にこの反応を記録し、この反応を維持しながら腫瘍を摘出し、顔面筋麻痺が術後出ないようにします。
3) 有効な聴力が残されている場合、聴性脳幹反応(ABR)といって、手術中にイヤホンから音を出して頭皮上からその反応を記録する方法を行います。この反応が低下しないように腫瘍摘出を行うことによって、聴力が残せる可能性がありますが、術前から聴力障害が強い場合はその回復は困難です。術前の聴力が良好に残存している場合は、ABRや聴神経からのCNAPという電位を直接記録し、腫瘍の中の聴神経の位置を確認し、聴力保存をめざします。
手術後は、めまい、ふらつき、嘔気嘔吐がある程度みられますが、その程度や持続期間については個人差があります。これは、主に、腫瘍摘出中の小脳の圧迫による症状です。我々は、手術中の患者さんの体位を工夫して、この小脳圧迫を最小限にし、術後症状が軽減できるよう努力しています。

聴神経腫瘍の手術適応や、モニター下顕微鏡手術について、また、高精度定位放射線治療(トモテラピー)可能かどうか、または両方を行うか、それぞれの患者さんに応じた治療を検討します。電気生理学的モニターで、まず顔面麻痺がでないような手術を計画します。聴神経腫瘍の他の神経鞘腫や髄膜腫などの良性腫瘍についても同様に治療を検討します。術中ナビゲーション・電気生理学的モニター・超音波エコーモニターを説明します。手術難易度の高い腫瘍症例は、術前から術中まで、当院脳神経外科顧問・慶應義塾大学脳神経外科名誉教授河瀬斌先生とも相談の上、手術機器から手術経験まで最高水準の手術を進めています。
脳腫瘍術中の高性能超音波モニターを論文発表しました。(Ishikawa M et al. Neurosurgical intraoperative ultrasonography using contrast enhanced superb microvascular imaging –vessel density and appearance time of the contrast agent. Br J Neurosurg 2020; 10.1080/02688697.2020.1772958)
2.6cmの大きさの聴神経腫瘍の患者さんの電気生理学的モニターを用いた聴力保存手術を報告しました。顔面麻痺はもちろん、聴力低下なく今まで通りの生活をされています。聴性脳幹反応ABRが回復しました。(Ishikawa M, et al. Cochlear Nerve Action Potential Monitoring for Preserving Function of an Unseen Cochlear Nerve in Vestibular Schwannoma Surgery. World Neurosurg. 2017;106:1057.e1-7.)
体のどこかに癌ができて、それが脳に転移したのが転移性脳腫瘍です。腫瘍周囲の正常脳に浮腫が広がる特徴があり、正常脳に及んだ浮腫や、腫瘍そのものの脳圧迫によって運動麻痺などの神経症状が出ている場合には、ある程度大きくなった腫瘍本体を摘出することで、その神経症状が改善する可能性があります。

腫瘍本体へは、手術ナビゲーションによる腫瘍の位置確認だけでなく、東芝の最新超音波装置による術中のモニターを行い、手術中に随時正確に腫瘍の位置を確認して腫瘍摘出術を施行します。悪性グリオーマ同様に、当院特有のトモテラピーという悪性腫瘍専用の放射線治療を行って、治療効果を高めます。
たくさんあって治療できない場合や、治療してきたものの脳転移の再発でこれ以上の治療が難しい場合でも、さらに高精度定位放射線治療トモテラピーができる場合があります。手術と高精度定位放射線治療トモテラピーの組み合わせによる総合的治療を検討したい方、画像を持参して(治療歴があれば、できるだけ紹介状を持参していただき)外来を受診してください。このページでご紹介したような患者さんの治療も可能な場合があります。江戸川病院放射線治療医、浜幸寛先生と相談して最適な治療を検討します。脳腫瘍が増大しないことと、脳浮腫のコントロールが重要です。高精度定位放射線治療トモテラピーは再治療も可能です。