社会福祉法人 仁生社
江戸川病院

2026-01-30更新
虚血性心疾患と呼ばれる病気の一種で、典型的には胸が痛くなったり、締め付けられるような症状の出る病気です。
心臓を栄養する冠動脈が動脈硬化により狭くなり、心臓に血流が十分に供給されなくなることが原因です。
動脈硬化の原因は様々なものが存在しますが、一般にいう成人病・生活習慣病が原因の多くを占めます。
最近マスコミでも注目を集めているメタボリック症候群もこれに当ります。
具体的には、高血圧・糖尿病・高脂血症・肥満です。その他喫煙・高尿酸血症・慢性腎不全なども動脈硬化の原因となっています。
胸の痛みや不快感が出現します。
また胸だけではなく、肩や左上肢のしびれ、首筋や歯茎の浮くような感じなど、非典型的な症状が存在しますが、基本的には5~10分程度で治まる発作性の症状が特徴です。
心臓に十分に栄養が供給されなくなったときに症状が出現するわけですから、階段を上ったり、走ったりして心臓に負担がかかるときに症状が出現しやすくなります。
このように、労作時のみに症状が出現する場合を安定狭心症と呼びます。
しかし、中には労作時のみならず、安静時にも上記の症状が出現する場合があり、これを不安定狭心症と呼びます。
この場合は冠動脈が非常に狭くなっており、詰まりかけの状態が予測され緊急治療が必要となりますので、速やかに医療機関を受診してください。
また、動脈硬化とはまったく関係なく、血管の痙攣が原因で胸痛が出現する異型狭心症(冠攣縮性狭心症)と呼ばれる病気があります。
血管の痙攣は朝方に発生することが多く、また喫煙で高率に誘発されます。
朝方に症状がでることがほとんどで喫煙しているなら異型狭心症と診断される可能性が高くなります。
発作時であれば心電図にて診断できることがありますが、ほとんどの場合は非発作時に医療機関を受診しますので、心電図だけでは十分ではありません。
血液検査や超音波検査を実施しますがやはり診断には不十分です。
ベルトコンベアーの上を心電図をつけながらジョギングして、心臓に負担がかかったときに心電図が変化するのかで診断するトレッドミル検査があります。
このときに心筋シンチグラフィー検査を行うこともあり、この検査により、安定狭心症ならばある程度は診断可能でありますが、やはり診断能力は十分ではなく、また、不安定狭心症の場合はこのように運動負荷を行うこと自体が非常に危険なことであり、結局狭心症の診断としてもっとも信頼できるのはカテーテル検査でありました。
カテーテル検査とは別頁でも説明しましたが、手首などの動脈からカテーテルと呼ばれる細い管を挿入し、冠動脈に造影剤を流してレントゲンを撮る検査です。
これにより100%診断でき、かつ病変の部位や狭窄度なども特定できるために、狭心症の疑いが認められた場合はカテーテル検査を行ってきました。
しかし、2006年から64列MDCTが当院で導入されました。
このCTは従来のCTと比較して解像度が非常に高く狭心症の診断率はおよそ80%で、非侵襲的な検査方法の中では非常に高い診断率を誇るため、従来ならカテーテル検査を行ってきた患者様でも、まずはCTで検査して、それでも非常に疑わしい場合のみカテーテル検査を行う、といった流れになってきております。
当院の64列MDCT実施数は全国TOP3の数であり、安全性・正確性においても自信をもって御勧めすることができます。
最近では128列、256列MDCTが開発されており、当院でも導入を検討している最中です。
薬物療法
まずは狭くなった血管が完全に詰まってしまうことを防ぐ目的で血液をさらさらにする薬が第一に処方されます。
バファリン・バイアスピリンといった薬です。
また、もしカテーテル治療の適応となった場合は、さらに1剤(プラビックスもしくはパナルジン)が追加されます。
また、血管拡張薬を処方する場合もありますが、基本的には動脈硬化によって狭くなった血管が十分に広がることは少なく、カテーテル治療によって物理的に広げるほうが効果的です。
ただし、異型狭心症の場合は血管拡張薬で著明に改善し、薬物にてほとんど発作が起こらなくなります。
その他の薬物療法としては前述のように高血圧・糖尿病・高脂血症になどに対する薬物療法も非常に重要です。
血管に対する治療だけではその後の再発予防になりませんので、生活習慣病に対するしっかりとしたフォローが必要となってきます。
運動・食事療法
これは生活習慣病の治療としては薬物療法と同程度、もしくはそれ以上に重要な治療法です。
心疾患を持病として持っていては運動は怖くてできないと考えてしまいがちですが、実は心疾患も運動療法によって改善し、その後の予防効果も認められているのです。もちろんなんでもがむしゃらに運動すればいいという訳ではなく、患者様個人に合わせた運動療法が大事です。
詳しくは心臓リハビリテーション(別頁)を参照してください。
カテーテル治療(経皮的冠動脈形成術)
別頁に詳細を記載しておりますが、検査のときとほぼ同様にカテーテルを挿入し、狭窄部位を物理的にバルーンで広げて、ステントと呼ばれる金属の網で血管を補強するという治療です。
現在当院では狭心症の治療としてほぼ100%に近い患者様にステント治療を行っております。
カテーテル治療は決して万能ではなく、患者様の病変の状態にもよりますが、概ね5~10%の確率で再狭窄をきたします。再狭窄時期としては8~12ヶ月の間が多いので、治療後はたとえ症状なくとも、1年後に必ず再検査をしていただくように御話しております。
外科的手術(冠動脈バイパス手術)
詰まりかかってる、もしくは詰まっている血管の末梢側に、新しい血管をつないで血流を確保するという手術です。
カテーテル治療と違い全身麻酔をかけて胸を開いての手術ですから、合併症という面でややカテーテル治療よりも危険性が高くなります。
ただ、以前は心臓の手術は全例、人工心肺を装着し、心臓の動きを完全に止めてから手術を行っていました。
当然心臓を止めるわけですから血圧も低下しやすく、また脳梗塞の術中の発症などが問題となることが多かったのですが、現在では心臓を動かしたまま手術をする、オフポンプバイバス術が主流となりつつあり、当院ではバイパス術に関して90%程度はオフポンプ手術を施行しております。
これにより合併症のリスクは以前と比較して減少しております。
バイパス手術を行うべき患者様としては、カテーテル治療が困難な病変や、3本の冠動脈が3本とも詰まりかけの病変であったり、一番根元の血管が詰まりかかっている病変、ステント治療を何回も施しても再狭窄をきたしてしまうような病変などです。
もちろん治療法の選択は患者様の意思が第一ですので、上記の条件を満たす必要はありません。
バイパス手術の利点はカテーテル治療と違い、再狭窄の問題がありませんので、手術さえちゃんと成功すれば、再治療の可能性が明らかにカテーテル治療よりも低いことにあります。
虚血性心疾患と呼ばれる病気の一種で、典型的には胸が痛くなったり、締め付けられるような症状の出る病気です。
心臓を栄養する冠動脈が動脈硬化により狭くなるのが狭心症なら、心筋梗塞はその動脈硬化を起こしている部位に血栓と呼ばれる血の塊がこびりついて冠動脈が完全に閉塞してしまい、閉塞部位から末梢にまったく血流が流れなくなります。
その時間が長ければ長いほど心臓の組織はどんどん壊死していき、心臓の動きが急激に悪くなり、最悪の場合は死に至ることがあります。
動脈硬化の原因は様々なものが存在しますが、一般にいう成人病・生活習慣病が原因の多くを占めます。
最近マスコミでも注目を集めているメタボリック症候群もこれに当ります。
具体的には、高血圧・糖尿病・高脂血症・肥満です。その他喫煙・高尿酸血症・慢性腎不全なども動脈硬化の原因となっています。
胸の痛みや不快感が出現します。
また胸だけではなく、肩や左上肢のしびれ、首筋や歯茎の浮くような感じなど、非典型的な症状が存在します。
前述の狭心症は基本的には5~10分程度で発作が治まりますが、心筋梗塞は完全に血管が詰まってしまっているわけですから症状が治まることはありません。
以前から狭心症と診断されていても、いつもと違い30分以上症状が持続するなら心筋梗塞の疑いが非常に強いです。
また、胸痛だけではなく背部痛の場合もあれば、完全に血管が閉塞したときに一時的に心停止して失神することがあります。
いずれの症状も非常に危険ですので、速やかに救急車を呼びましょう。
胸痛が持続している場合はほとんど心電図のみで診断できます。
ただし、心電図変化現れるまでに多少時間がかかりますので、救急搬入された直後の心電図だけでは判断に窮する場合があります。
また心筋梗塞を起こした冠動脈の部位によっては心電図変化が現れにくいことがあります。
その場合は心エコ-図検査を行い、心臓の動きに異常がないか確認します。
また血液検査を行い、心筋逸脱酵素と呼ばれる物質を測定し、心筋梗塞の診断をすることもありますが、心筋逸脱酵素が上昇する時間は心電図の変化が現れるよりもさらに遅れますので、やはり救急搬入直後の血液検査だけでは不十分な場合が多く存在します。
そのような場合は心電図が変化する時間まで待ってまた再検査を行うというやりかたもありますが、前述したように閉塞時間が長ければ長いほど、心臓の組織がどんどん壊死していきますので、待っている時間はあまりありません。
そこで、状況から考えて心筋梗塞の疑いが強いと診断した場合には、たとえ心電図で明らかな変化がなくても緊急にカテーテル検査を実施します。
カテーテル検査とは別頁でも説明しましたが、手首などの動脈からカテーテルと呼ばれる細い管を挿入し、冠動脈に造影剤を流してレントゲンを撮る検査です。
これにより冠動脈の閉塞部位を特定します。
心筋梗塞のほとんどは時間との勝負ですから、検査後はそのままカテーテル治療に移行します。
薬物療法
胸部症状があり心電図にて明らかな心筋梗塞と診断できる場合には、救急室に到着直後から血管を広げる薬や血液をサラサラにする薬を投与します。
また胸痛が非常に強い場合は痛み止めの意味で麻薬(モルヒネ)を投与します。
また閉塞の原因となっている血栓を溶かす、血栓溶解療法を実施する場合があります。
但しこの治療は脳出血や消化管出血などの危険性が高いのが難点です。
当院は循環器内科医が24時間体制で待機しており、心筋梗塞と診断がついたなら迅速にカテーテル治療を行いますので、血栓溶解療法はほとんど用いておりません。
カテーテル治療が成功したからといっても心臓が受けたダメージは残りますので、その後も血液をサラサラにする薬や心臓を保護する薬(β遮断薬やACE阻害薬と呼ばれる薬)を内服していただきます。
運動・食事療法
心筋梗塞直後は危険ですので集中治療室にて2~3日程度は経過観察いたしますが、経過良好ならリハビリを開始いたします。
廊下を歩いたり階段の上り下りをしたり自転車を漕いでもらったりをリハビリの専門家のもとで行います。
また、食事についても栄養士さんから個別に指導していただき、退院後も継続できるように指導いたします。
詳しくは心臓リハビリテーション(別頁)を参照してください。
カテーテル治療(経皮的冠動脈形成術)
別頁に詳細を記載しておりますが、検査のときとほぼ同様にカテーテルを挿入し、閉塞部位を物理的にバルーンで広げて、ステントと呼ばれる金属の網で血管を補強するという治療です。
心筋梗塞では血栓が原因となっていることが多いので、まず最初に血栓吸引カテーテルを挿入して掃除機のように血栓を吸引します。
その後に超音波で病変の性状を確認してからステントを留置するわけです。
しかし、心筋梗塞を発症しているので、狭心症の時の治療と違い全身状態が非常に悪く、容易に血圧が低下したり、脈拍が遅くなったりします。
そのような場合には足の付け根から一時的にペースメーカーを挿入したり、大動脈バルーンパンピング(IABP)や経皮的心肺補助法(PCPS)を挿入して血圧を維持しながら治療を継続します。
外科的手術(冠動脈バイパス手術)
カテーテル治療が困難と判断した場合はIABP・PCPSなどで血圧を維持しながら緊急手術を施行することがあります。
但し、前述のように心筋梗塞の治療は時間との勝負です。
どんなに優れた施設・外科医でも緊急手術の準備から執刀開始、バイパス手術終了までには相当な時間がかかりますので、ほとんどの場合はカテーテル治療が第1選択の治療となります。
心不全とは心臓が十分な働きをすることができなくなる状態を指します。
その結果、心臓の前方にある他の臓器への血流が足りなくなり発生する障害(前方不全)や、心臓の後方へ血管、臓器へ血液が鬱滞することによって生じる障害(後方不全)によってさまざまな症状が生じます。
前方不全の例としては腎血流低下による腎不全、脳血流低下による意識障害等があります。
後方不全の例としては肺へ血液がたまることにより生じる呼吸困難や、全身に水分が貯留する浮腫などがあります。
また心不全はその経過から、比較的急速に発症し悪化する急性心不全と、徐々に悪化あるいは持続的に悪い慢性心不全があります。
心不全を来す原因としては、心臓を栄養する血液の通る冠動脈の狭窄や閉塞による狭心症や心筋梗塞(心筋虚血)、心臓の中で血液の逆流を防止するための弁の異常(弁膜症)、何らかの原因で心筋自体が悪くなっていくことによるもの(心筋症)、先天性心疾患、不整脈、高血圧のほか、貧血やホルモンの異常、ビタミン不足等が挙げられます。
心不全に対しては一般的に、心臓の負担を取る、心臓の機能を高めるあるいはサポートするというような治療を行います。
具体的には心臓の負担を取るために安静、酸素投与、塩分制限のほか、利尿剤やACE阻害薬、β遮断薬、血管拡張薬等を使用したりします。
心臓の機能を高めるあるいはサポートするために強心薬の投与のほか補助循環、ペーシングによる治療を行うこともあります。
もちろん、心不全の原因に対する治療が非常に重要ですが、一般的に心不全の患者さんの予後はあまり良くなく、5年生存率は50-70%と言われています。
現在、心不全に対する治療として最も注目されているのは、不整脈による突然死を防ぐ植込み型除細動器と、左心室の壁運動のずれを補正し心臓の機能を高める心臓再同期療法です。
いずれも特殊なペースメーカーを用いて行う治療で、両方の機能を兼ね備えたものもあります。
二つとも基本的には脈が速くなる不整脈です。
心房が震えるように細かく動き、その電気刺激が心室に伝わって通常よりも脈が早くなり120~200回/分程度まで脈拍が上昇することがあります。
心房粗動
前述のように心房が約300回/分と非常に早く規則的に動いている状態です。
正常な刺激伝導路とは別に、右心房内に大きく一周する興奮伝導路が存在しており、多くは心房性期外刺激がきっかけでこの伝導路に刺激が伝わると、右心房内を刺激がぐるぐる回る(マクロリエントリー)ことになり、この刺激により心房粗動が発生します。
反時計方向に刺激が回る通常型心房粗動と、時計方向に刺激が回る非通常型心房粗動が存在します。
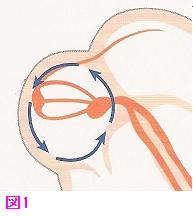
心房細動
心房粗動とは違い、明らかなリエントリー回路は存在しないことがほとんどです。
機序としてはまだ確定されておらずいくつかの仮説が存在し、心房内に非常に小さなリエントリーが複数存在していたり、また、独立した興奮刺激を発生させる箇所が心房内に存在すると言われています。
ただ、最近分かっていることは、心房細動が発症するきっかけとなる刺激(期外収縮)がほとんどの場合肺静脈と呼ばれる部位から発生することが分かってきており、同部位に対して高周波カテーテルアブレーションを行うことで治療可能となってきております。
また、上記の興奮から始まった心房細動を維持する回路が左心房内に存在することも分かってきています。
基本的には脈が早くなりますので動悸として自覚されます。
心房粗動では規則正しく、心房細動では不規則に脈が速くなります。
前述の発作性上室性頻拍と違い、「何時何分から動悸を感じた」とはっきりとは自覚できることが少ないのが特徴です。
正常な心臓の動きから発作的に心房細動が出現し、自然停止する状態を発作性心房細動、すでに心房細動が固定されており正常な動きはしていない状態を慢性心房細動と呼びます。
動悸以外にもっとも大事なことは脳梗塞のリスクが非常に高くなるということです。
心房が痙攣に近い状態ということは、心房が有効な収縮をしていないということなので、心房内に血液のよどみができます。
この状態だと心房内に「血栓」という血液の塊ができやすくなり、この血栓がはがれて血流に乗ると全身の臓器めがけて飛んで行ってしまいます。
特に脳の血管に詰まりやすく、非常に大きな脳梗塞の原因となり、心房細動の患者様は健常人と比較して、脳梗塞のリスクが5倍以上と言われております。
発作性の場合は発作時の心電図や24時間ホルター心電図で診断されます。
慢性心房細動の場合は自覚症状に乏しいことが多いため、健康診断の心電図などで初めて発見されることもあります。
心房細動と診断されたら、他の心臓の機能は正常か?上述のような血栓が存在しないかどうか?を調べるために経胸壁心エコ-図検査を行います。
場合によっては詳細に観察しなければ血栓の有無がわからないので、経食道心エコー検査といって、超音波の機械のついた胃カメラのような管を飲み込む検査も必要となってきます。
薬物療法
心房細動の治療の基本は、①脈を抑える②血栓予防、の二つです。
脈を抑えるためにβ遮断薬やCa拮抗薬という脈拍を遅くする薬を用いることがあります。
また、発作性心房細動の患者様には、発作そのものの予防として抗不整脈薬を処方することがあります。
しかし、この抗不整脈薬でも発作予防効果が最大でも60%程度しかなく、かつ副作用も他の薬よりも多めなので、慎重な投与が必要になってきます。
血栓予防の薬としてはワーファリンという薬を内服していただきます。
この薬は効果に個人差が大きく、1錠飲めば十分な患者様もいれば5錠、6錠飲まないと効かない患者様もいますので、定期的な血液検査で、その患者様に合わせた用量設定が必要です。
現在日本には様々な薬が存在し、いわゆる「血液をサラサラにする薬」も例外ではなく多種多様な薬が存在します。
しかし、現段階ではワーファリンを上回る血栓予防効果が認められる薬が存在せず、患者様には毎回の診察ごとに血液検査をお願いしているのが現状です。
心房粗動に対する薬物療法も基本的には心房細動と同様です。
ただし、心房細動と比較すると脳梗塞のリスクは低いので、年齢や心臓の機能によってはワーファリンの内服を必要としない場合があります。
高周波カテーテルアブレーション
心房細動・心房粗動双方において、カテーテルアブレーションが有効ですが、特に心房粗動に対しての治癒効果は90%前後と高く、今は薬物療法よりもカテーテルアブレーションが第一選択の治療法となっております。
前述のように心房粗動は右心房内のマクロリエントリーによって成立していることがすでに知られております。
このリエントリー回路を切断するように右心房内を高周波で焼灼していき、ブロックラインを作ることで心房粗動は停止します。
再発率は10%以下と低く、アブレーション後は内服の必要性はほとんどありません。
心房細動に対しても高周波カテーテルアブレーションの適応がありますが、心房粗動ほど単純ではありません。
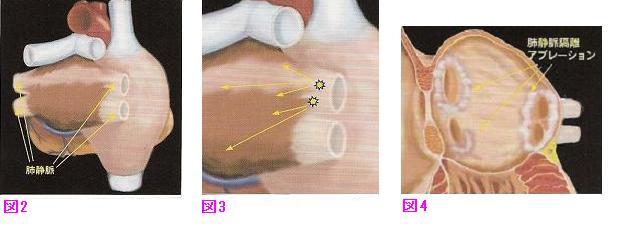
前述のように心房細動発症のきっかけとなる期外刺激が肺静脈と呼ばれる血管から発生することから、4本の肺静脈をそれぞれ隔離するように焼灼していき、たとえ期外刺激が発生してもその興奮が心房内まで到達できないように治療します(PVアイソレーション)。
また、前述の心房細動維持に必要な回路に対しても高周波で追加焼灼することによって、万が一完全に隔離されておらずに期外刺激が発生した場合も、心房細動を抑制することができます。
ただし、心房粗動と違う点はその治癒効果で、カテーテルアブレーションによる治療のみで薬物療法を必要としない患者様は約60%です。
カテーテル治療後も薬物療法を続けることで抑制効果は80%強まで上昇します。
しかし、薬物療法を続けても数年後に再発するケースは多く、2回以上繰り返して行う患者様も存在します。
また、これらの数字は発作性心房細動の患者様のデータであり、慢性心房細動の患者様はさらに低い数字となっています。
どのような治療法がより良い治療法なのか、患者様個人によって方針の分かれる疾患であり、専門的な知識を必要とする場合がございますので、心房細動・心房粗動の疑いと診断されたならば、一度循環器の専門病院を受診することを御勧めします。

突然脈拍が速くなり、しばらく続いたあとに突然止まる不整脈のことです。
これらの不整脈は、一般にリエントリー(回帰興奮あるいは回帰収縮)と呼ばれる電気の流れによって起こります。
狭義の発作性上室性頻拍には、WPW症候群の房室回帰性頻拍、房室結節リエントリー性頻拍、心房頻拍の3種類が含まれます。
原因のお話をする前に、そもそもの正常な心臓の動きについて説明しなければなりませんので、電気生理検査の頁を参照してください。
発作性上室頻拍とは、正常な電気刺激の通り道以外に別の通り道が存在し、その回路を電気刺激が通ることで脈が早くなるのです。
この別の回路を電気が通りグルグル刺激が回り続けることをリエントリーと呼びます。
「上室」=「上の部屋」。
つまり発作性上室性頻拍症とは、発作的に発症する脈の速くなる不整脈で、リエントリー等の不整脈の回路が心室より心房側に存在する、という意味です。
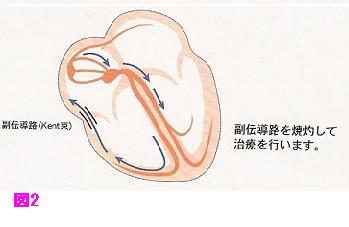
WPW症候群に生じる房室回帰性頻拍
心室と心房と結ぶ副伝導路(Kent束)が存在する「WPW症候群」と呼ばれる疾患があります。
副伝導路の部位は様々ですが、電気刺激が房室結節を順行し、副伝導路を心室側から心房側へ伝わる正方向性房室回帰性頻拍と、逆に、房室結節を心室側から心房側へ逆行して副伝導路を心房側から心室側へ伝わる逆方向性房室回帰性頻拍とがあります。
房室回帰性頻拍との95%は正方向性で、逆方向性は5%程度です。
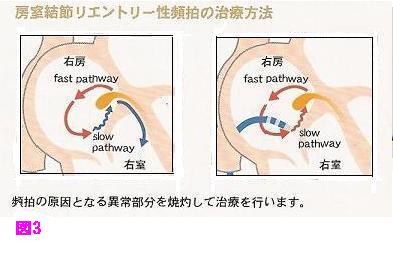
房室結節リエントリー性頻拍
房室結節に侵入する正常な伝導路(速伝導路)とは別に、刺激の伝導が遅い副伝導路(遅伝導路)が存在する場合、遅伝導路を刺激が通り速伝導路を逆行してリエントリーを形成する通常型房室結節リエントリー性頻拍と、速伝導路を刺激が通り遅伝導路を逆行してリエントリーを形成する稀有型房室結節リエントリー性頻拍とがあります。
心房頻拍
上記の二つとは別に、心房内にリエントリー回路が存在し頻拍症を発症する疾患です。
この頻拍はリエントリー以外にも自動能興奮や撃発活動といった機序があり、治療が困難な場合があります。
発作性上室性頻拍の症状は、突然始まり、突然止まる動悸として自覚されます。
頻拍が生じていない時はまったく正常で、前兆がありません。
したがって、患者様本人が「何時何分に動悸が始まった」といった具合に、症状の始まった時点がはっきりと自覚できるのが特徴です。
発作時の心電図で発作性上室性頻拍症と診断できます。
発作時の心電図がない場合は24時間の心電図で診断することがあります。
いずれの場合も、検査中に発作が起こってないと診断できません。そこで、発作時の心電図はないですが、症状が非常に疑わしい場合は電気生理検査を施行することがあります。
これは足の付け根などからカテーテルと呼ばれる電極を心臓に挿入し、電気の通り道を調べるというものです。
この検査によって、何が原因の頻拍症なのかを診断することができ、そのままカテーテル治療を行うことができます。
薬物療法
なにが原因の頻拍にせよ、脈が心室まで伝わるまでに必ず房室結節を通ることになりますので、房室結節の伝導を抑える薬が適応となってきます。
主にはβ遮断薬とCa拮抗薬と呼ばれるものです。
これらを内服することで、頻拍が起こっても脈が速くなることをある程度防ぐことができます。
また、頻拍そのものを予防するために抗不整脈薬と呼ばれる薬を内服することがありますが、予防効果としては満足のいく結果を残せてないのが現状です。
高周波カテーテルアブレーション
高周波カテーテルアブレーションとは、頻拍が関わる組織を焼灼して頻拍を根治させる治療法です。
前述した電気生理検査と時と同じようにカテーテルを心臓内に挿入し、リエントリー回路を見つけたらその部位を高周波で焼灼します。
一度焼灼された組織は瘢痕化し電気が流れなくなりますので、頻拍は起こりえなくなります。
WPW症候群の房室回帰性頻拍であれば副伝導路(Kent束)を、房室結節リエントリー性頻拍では遅伝導路をアブレーションの標的にします。
この2疾患に関しては、治療後の再発防止率が90%を超えており、なおかつ一度治療してしまえば薬の内服中止も可能なことから第一選択の治療と認識されております。
心房頻拍は上記2疾患と違い、リエントリーの回路が単純ではなく、また前述のように複数の機序をもっていることから通常のカテーテルアブレーションでは治療困難な場合があります。
その場合はCARTO・Ensiteといった特殊なシステムを用いての治療となりますが、それでも上記疾患よりも治療成績が落ちることから、薬物療法を併用することがあります。
いずれの治療にせよ不整脈の治療は専門的な知識を必要とする場合が多いので、もし発作性上室性頻拍症が疑われれば、循環器の専門病院を受診することをお勧めします。
脈が遅くなる不整脈の一種です。症状としてはめまいや失神が主ですが、無症状でも健康診断などで脈が遅いのが発見され、洞不全症候群と診断される場合があります。
脈の遅くなるタイプによってRubenstein分類というもので3つに分類されています。
・Ⅰ群 洞性徐脈(50回/分以下)→脈が慢性的にずっと遅い状態
・Ⅱ群 洞停止 →正常な脈がときおり完全に停止する状態
・Ⅲ群 徐脈頻脈症候群 →早い不整脈が急激に遅くなったり、正常化するときに数秒とまったりする状態
正常な心臓は電気刺激の興奮により動いています(別頁の電気生理検査を参照)。
規則正しく電気刺激を出し続けている洞結節の働きが悪くなることによって脈が遅くなるのです。
ほとんどの場合は加齢による洞結節の変性による機能不全ですが、心筋梗塞や心筋症で洞機能が落ちたり、薬剤の副作用によって発現したりします。
めまいやふらつきが多く、洞停止時間が長いと失神を起こします(Adams-Stokes発作)。
また、徐脈の影響で心臓に負担がかかり心不全の状態になると、息切れや易疲労感、動機などが出現します。
軽症であれば無症状で発見されることも多く、健康診断などで指摘をうける場合があります。
心電図によって診断されます。
症状があるときに心電図上で診断できることもありますが、それだけでは不十分な場合が多く、ほとんどは24時間ホルター心電図による検査を必要とします。
また、心電図でははっきりと診断できなくとも非常に疑わしい場合は、電気生理検査を行って診断する場合もあります。
診断されてから治療対象か確定させるために、トレッドミル試験で運動負荷を行うこともあります。
薬物療法
残念ながら洞機能が改善される有効な薬物は存在しません。
脈を増やすように心臓を刺激してくれる薬物がいくつか存在するので、無症状もしくは症状が非常に軽度ならば薬物のみで経過観察する場合もあります。
ペースメーカー治療
徐脈性不整脈における治療法として確立されている第一選択の治療です。
一般的には左肩の血管から電極のついたリードを心臓内に挿入し、ペースメーカー本体につないだ後、本体を皮下に植え込みます。この電極で心臓の動きを感知して、脈が遅い場合には本体から電気刺激が流れて、心臓を刺激して動かすという原理です。
ペースメーカー植込みは手術ですが、局所麻酔を行うことが可能で時間は約60~90分程度ですので、体にかかる負担はほとんどありません。
本体は500円玉より一回り大きい程度のサイズで、皮下に植え込まれるとほとんど目立ちません。
本体は電池で動いていますので永久ではありません。
一般的な作動で約7~8年程度の寿命です。
電池の寿命については外来にて定期的にチェックさせていただき、電池がなくなりそうになったなら、本体のみ交換する必要があります。
ペースメーカーの適応ですが、脈が遅ければすべての患者様がペースメーカーの適応かと言えば、そんなことはありません。
めまいやふらつき、失神などの症状がある方や、心不全症状のある徐脈の方が植え込みの適応となってきます。
また、植え込み型のペースメーカーの適応があるのか判断に窮する場合は、体外式ペースメーカーと呼ばれる簡易型のペースメーカーを一時的に挿入して経過観察する場合があります。
脈が遅くなる不整脈の一種です。
症状としてはめまいや失神が主ですが、無症状でも健康診断などで脈が遅いのが発見され、房室ブロックと診断される場合があります。
正常な心臓は電気刺激の興奮により動いています(別頁の電気生理検査を参照)。
房室ブロックとは、房室結節の働きが悪くなり、心房の興奮が心室まで十分に伝わらない状態で、程度により1度~3度に分類されます。
・1度房室ブロック →伝導は悪いが心室には1:1で興奮は伝わっている
・2度房室ブロック →心室への興奮が時折途切れる
・3度房室ブロック →心室への興奮が完全に途切れている
加齢による房室結節の変性による機能不全が多いですが、心筋梗塞や心筋症・心筋炎などで房室結節が障害されて出現することもあります。
また、薬剤の副作用によっても発現することがあります。
めまいやふらつきが多いですが、3度房室ブロックになると一時的に心停止することになり失神を起こすことがあります(Adams-Stokes発作)。
また、徐脈の影響で心臓に負担がかかり心不全の状態になると、息切れや易疲労感、動機などが出現します。
1度であれば無症状で発見されることも多く、健康診断などで指摘をうける場合があります。
心電図によって診断されます。
症状があるときに心電図上で診断できることもありますが、それだけでは不十分な場合が多く、ほとんどは24時間ホルター心電図による検査を必要とします。
また、心電図でははっきりと診断できなくとも非常に疑わしい場合は、電気生理検査を行って診断する場合もあります。
診断されてから治療対象か確定させるために、トレッドミル試験で運動負荷を行うこともあります。
薬物療法
障害された房室結節を改善させる薬物は残念ながら存在しません。
洞不全症候群と違い、心臓の動きを刺激するような薬剤を用いても脈が増えることは期待できず、ペースメーカー治療となる場合がほとんどです。
ペースメーカー治療
徐脈性不整脈における治療法として確立されている第一選択の治療です。
一般的には左肩の血管から電極のついたリードを心臓内に挿入し、ペースメーカー本体につないだ後、本体を皮下に植え込みます。
この電極で心臓の動きを感知して、脈が遅い場合には本体から電気刺激が流れて、心臓を刺激して動かすという原理です。
ペースメーカー植込みは手術ですが、局所麻酔を行うことが可能で時間は約60~90分程度ですので、体にかかる負担はほとんどありません。
本体は500円玉より一回り大きい程度のサイズで、皮下に植え込まれるとほとんど目立ちません。
本体は電池で動いていますので永久ではありません。
一般的な作動で約7~8年程度の寿命です。
電池の寿命については外来にて定期的にチェックさせていただき、電池がなくなりそうになったなら、本体のみ交換する必要があります。
ペースメーカーの適応ですが、脈が遅ければすべての患者様がペースメーカーの適応かと言えば、そんなことはありません。
1度の房室ブロックではペースメーカーの適応はありませんが、2度や3度でめまいやふらつき、心不全などの臨床症状があるかたは適応となります。
また、植え込み型のペースメーカーの適応があるのか判断に窮する場合は、体外式ペースメーカーと呼ばれる簡易型のペースメーカーを一時的に挿入して経過観察する場合があります。
高血圧症とは、少なくとも5分以上の安静座位で測定された血圧が高いことをいいます。
高血圧のために病院を受診される時には健康診断で異常を指摘されていらっしゃる患者様が多いと思われます。
高血圧はほとんどの場合は緊急に治療を必要とする病気ではありませんが、長い目でみると様々な臓器に障害をきたすことが知られており、長い期間の治療を必要とする病気です。
もともと日本人は脳卒中が多く、1965年頃までは死亡原因として脳卒中が世界で最も高い国民でしたがその後の国民の血圧の低下とともに脳卒中の死亡率も低下し、血圧の管理が脳卒中の発症に重要であったと考えられています。
脳血管疾患の他にも高血圧により、心不全や、動脈硬化がもとになっておこる狭心症、心筋梗塞、末梢血管閉塞症や腎疾患といった病気になりやすくなってしまうと言われており早期からの生活習慣の改善や必要であれば薬物療法が重要です。
しかしながら、高血圧で受診される患者様のうちコントロールが良好となるのは約半数であるといわれており、家庭での血圧測定を含めて患者様と医師とで協力して治療を進めていくことが重要です。
高血圧症の90%以上は遺伝的背景や生活習慣の歪みが続いて発症する本態性高血圧(原因のはっきりしない高血圧)です。
残りの1割弱は特定の原因のよりおこる二次性の高血圧であるといわれています。
二次性の高血圧にはホルモンの異常(副腎や甲状腺の機能の異常)、肥満、睡眠時無呼吸症候群や腎血管性高血圧などがあります。
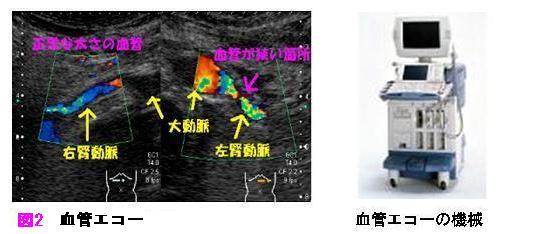
これらの二次性高血圧のうち、ホルモンの異常は血液検査で調べますが、睡眠時無呼吸症候群では夜間睡眠時の呼吸状態を検査する機械(ポリソムノグラフィー図1)で検査する必要がありますので、当院でも行えますが入院での検査となります。
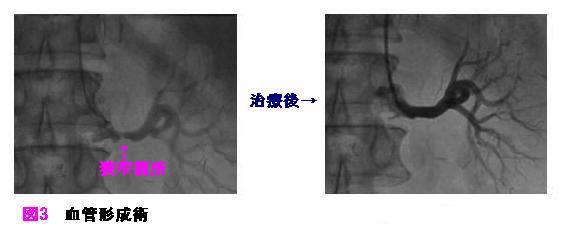
腎血管性高血圧は血液検査や血管エコー検査(図2)を行い、これらで異常がみられるようであれば造影による検査等を行い必要であれば血管形成術等も行っております (図3)。

高血圧症とは、少なくとも5分以上の安静座位で測定された血圧が高いことをいいます。
高血圧のために病院を受診される時には健康診断で異常を指摘されていらっしゃる患者様が多いと思われます。
高血圧はほとんどの場合は緊急に治療を必要とする病気ではありませんが、長い目でみると様々な臓器に障害をきたすことが知られており、長い期間の治療を必要とする病気です。
もともと日本人は脳卒中が多く、1965年頃までは死亡原因として脳卒中が世界で最も高い国民でしたがその後の国民の血圧の低下とともに脳卒中の死亡率も低下し、血圧の管理が脳卒中の発症に重要であったと考えられています。
脳血管疾患の他にも高血圧により、心不全や、動脈硬化がもとになっておこる狭心症、心筋梗塞、末梢血管閉塞症や腎疾患といった病気になりやすくなってしまうと言われており早期からの生活習慣の改善や必要であれば薬物療法が重要です。
しかしながら、高血圧で受診される患者様のうちコントロールが良好となるのは約半数であるといわれており、家庭での血圧測定を含めて患者様と医師とで協力して治療を進めていくことが重要です。
高血圧症の90%以上は遺伝的背景や生活習慣の歪みが続いて発症する本態性高血圧(原因のはっきりしない高血圧)です。
残りの1割弱は特定の原因のよりおこる二次性の高血圧であるといわれています。
二次性の高血圧にはホルモンの異常(副腎や甲状腺の機能の異常)、肥満、睡眠時無呼吸症候群や腎血管性高血圧などがあります。
これらの二次性高血圧のうち、ホルモンの異常は血液検査で調べますが、睡眠時無呼吸症候群では夜間睡眠時の呼吸状態を検査する機械(ポリソムノグラフィー図1)で検査する必要がありますので、当院でも行えますが入院での検査となります。
腎血管性高血圧は血液検査や血管エコー検査(図2)を行い、これらで異常がみられるようであれば造影による検査等を行い必要であれば血管形成術等も行っております (図3)。

ご家庭での血圧の測定は薬による治療の効きすぎや不十分な治療であることを評価するのに役立ちます。
また、白衣高血圧(病院に行くと緊張して血圧が上がってしまう)、仮面高血圧(病院での血圧は正常ですが、普段の血圧は高い)や早朝高血圧の発見につながります。
血圧治療中の患者様には家庭での血圧測定は治療継続率を改善し、血圧の記録を外来受診の時にお持ち頂くことでより治療がスムーズに行えますのでご家庭での血圧測定をお勧めしております。
記録用の血圧手帳(図4)を外来でお渡ししておりますので、必要な方は外来受診時におっしゃって下さい。

日本高血圧学会、WHO/国際高血圧学会、米国高血圧学会、ヨーロッパ高血圧学会といった様々な学会からガイドラインが出ています。
日本での治療は現在では2004年に高血圧学会の出したガイドラインに従って治療を進めていくことが一般的です。
低リスクや中等リスクの患者様はまずは生活習慣の改善から始めますが、高リスクの患者様は内服による治療を始めます。
治療の目標は130/85mmHg未満ですが、糖尿病や腎障害合併例では130/80mmHg未満となっています。
生活習慣の改善は食塩摂取の制限、野菜・果物の積極的摂取とコレステロール・飽和脂肪酸の摂取制限、適正体重の維持、アルコール摂取量の制限、運動及び禁煙が含まれます。
食事療法に関しましては当院では専門の栄養士により食事指導を行っておりますので、外来受診時にご相談ください。
高リスク患者様や低リスクや中等リスクでも生活習慣の改善でも140/90mmHg未満に下がらない場合には降圧薬の内服治療が必要となります。
他の臓器障害の有無により、治療に適した薬物の種類や血圧の目標値はそれぞれの患者様で異なりますので、詳しくは主治医と相談して治療を行うようにしてください。
心血管合併症の評価が終わり、血圧のコントロールが良くなりましたらお近くの医院もしくは病院に紹介させて頂くこともございますので主治医にご相談下さい。
外来の待ち時間の短縮にご協力よろしくおねがいします。
動脈硬化により下肢の動脈が狭窄・閉塞をきたして血流が十分に流れずに、下肢の倦怠感や脱力・疼痛などが出現する疾患です。
腹部大動脈という身体の真ん中を通る太い血管から、下肢に血流を送る血管が左右2本に分岐しています。
この下肢への動脈が動脈硬化によって狭窄・閉塞をきたすことによって十分に血流が維持できないことが原因です。
動脈硬化の原因は様々なものが存在しますが、一般にいう成人病・生活習慣病が原因の多くを占めます。
最近マスコミでも注目を集めているメタボリック症候群もこれに当ります。
具体的には、高血圧・糖尿病・高脂血症・肥満です。
その他喫煙・高尿酸血症・慢性腎不全なども動脈硬化の原因となっています。
典型的な症状は間歇性跛行と呼ばれます。
これは、歩行時に下肢への血流が維持できなくなってくると脱力・倦怠感・疼痛が出現し、少し休むと回復してまた歩けるようになるという状態です。
また下肢の虚血が進行すると、安静時にも症状が出現するようになります。
安静時の冷感やしびれ、疼痛などです。
さらに進行すると指先のチアノ-ゼが出現したり、虚血の影響で下肢の組織が壊死して指先や踵などが黒く変色をします。
このような状態を重症下肢虚血といい、早急に血流を改善させないと切断を余儀なくされます。
最初にやるべき検査としては、両手・両足に血圧計を巻いて、それぞれの血圧を比較しABIと呼ばれる数字を測定します。
「ABI=下肢の血圧/上肢の血圧」です。
一般に下肢の血圧のほうが高いのでABI<1.0だと下肢の血流が悪いと診断できます。
続いて超音波にて下肢の動脈を確認し、実際に血流が悪い部位を特定します。
これらの検査で治療の適応と判断された場合は、実際にどこを治療するべきかを特定するため、下肢動脈の造影CTを行ったり、カテーテル検査にて下肢動脈造影を行います。
薬物療法
血液をサラサラにする薬が第一選択薬です。
これにより下肢の血流を改善させ、症状を抑えることが可能です。
運動療法
完全に詰まってしまった血管では、いくら薬を飲んでも再び流れることはありません。
しかし、完全に詰まってしまったらすぐに足が壊死してしまうかというとそんなことはなく、側副血行路と呼ばれる多数の毛細血管が存在し、詰まってしまった血管の先に血流を送ることで、足が壊死してしまうのを防いでいるのです。
ただし、これらの血流は十分ではなくほとんどの場合は前述の症状が出現しますし、進行すれば壊死まで発展しかねません。
そこで、運動をして足の筋肉を鍛えることで、毛細血管もどんどん発達し、血流が良くなり症状が軽減するのです。
LDLアフェレーシス
全身の血液を機械できれいにする、いわゆる透析のような治療です。
LDLとは悪玉コレステロールのことですが、動脈硬化の主因となることが多い物質です。
LDLアフェレーシスとは血液内のLDLコレステロールを吸着し、全身の血流を改善させる治療法です。
これにより重症の下肢虚血が改善します。
高気圧酸素療法
酸素カプセルの中に入り大気中よりも高い酸素圧にさらすことにより、血流が悪くとも末梢まで十分に酸素が行き届くようにします。
また側副血行路の発達の手助けにもなるため、重症下肢虚血で壊死しかかっているような状態のときに有用です。
カテーテル治療(経皮的下肢動脈形成術=PPI)
詳しくは別頁のカテーテル治療を参照していただきたいのですが、カテーテル治療というのは足の付け根や膝、肘などからカテーテルと呼ばれる細い管を挿入し、狭窄・閉塞している部位を風船で広げたり、ステントと呼ばれる金属の金網を留置して血流を改善させる治療です。
ただし、部位によってはカテーテル治療が困難な場合があります。
外科的治療(下肢動脈バイパス術)
狭窄・閉塞部位をまたぐように人工血管などで血管をつなぎ、末梢の血流を改善させます。
足の付け根から膝までをつなぐF-Pバイパス術、左右の足の付け根をまたぐようにつなぐF-Fバイパス術などは足の表面の手術となるので全身麻酔を必要とすることはあまりなく、身体への負担も少なくてすみます。
しかし、足の付け根よりも中枢での狭窄・閉塞がある場合は、腹部大動脈からバイパス血管をつなげなければならないので全身麻酔下による開腹手術が必要となってきます。
慢性下肢動脈閉塞症は、治療のタイミングを見誤ると壊死が進行し、下肢切断を余儀なくされる疾患です。
上記の疑いが強いなら早めの医療機関受診をお勧めします。
心臓は血液を循環させるポンプの役割をする臓器ですが、その中には4つの部屋があります。
大きく分けると心房と心室の2つに分けられます。
心房は血液が戻ってくる部屋で、心室へ血液を送るための部屋です。
心室は心房から送られてきた血液を、肺あるいは全身に送り出すための部屋です。
つまり心室は心房に比較し重要な部屋であり、心房が機能していなくても、心室の機能が保たれていれば、ある程度の心拍出は保たれ、逆に心房が正常に機能していても心室に有効な収縮がなければ、短時間で死に至ります。
突然、心室の機能が低下、あるいは消失する疾患の代表が心室頻拍、心室細動の2種類の心室性不整脈です。
心室頻拍は心室が暴走するタイプの不整脈で、多くは心室の収縮が毎分120回以上となり、血圧の低下を伴います。
意識があり、血行動態が安定している場合は、薬剤による治療が試みられます。
心拍数が200を超える非常に速い心室頻拍や、心機能の低下に伴う心室頻拍は著しく血圧が低下し、全く脈が触れない無脈性心室頻拍となることがあります。
これは後でお話しする心室細動と同様にただちに電気ショックの治療しなければ致命的となります。
心室細動は心室がけいれんするタイプの不整脈で俗に「心臓麻痺」とも呼ばれます。心室細動が持続すると1分につき7-10%の人がなくなるとされ、つまり10分以上経過した心室細動から生還できる確率は極めて低いといえます。
心室細動に対する有効な治療は、電気ショックのみであり、発症してから電気ショックをかけるまでの時間で生存率が大きく変わります。
心室頻拍・心室細動の原因は、心筋梗塞、心筋症などの心臓の異常が多いのですが、電解質異常など心臓以外に原因があることもあります。
心室頻拍は治療の難しい病気ですので、専門医の診察を受ける必要があります。
致命的な不整脈である心室頻拍・心室細動に対する治療として現在注目されているのは半自動体外式除細動器(AED: Automated External Defibrillator)と植え込み型除細動器(ICD: Implantable Cardioverter-Defibrillator)があります。
AEDとは心室細動の際に機器が自動的に解析を行い、必要に応じて電気的なショックを与え、心臓の働きを戻すことを試みる医療機器です。
平成16年から一般市民の使用が許可され、平成17年の愛知万博で一般市民の使用により、心室細動患者が救命されたのは記憶に新しいと思います。
ICDとはペースメーカと同様に体内に植え込むタイプの除細動器で、自動的に致命的な不整脈を検知し、除細動をする機能を持ちます。
心臓の病気には様々な疾患が存在しますが、狭心症や心筋梗塞といった虚血性心疾患とは、心臓を栄養する血管(冠動脈)が狭くなったり、詰まってしまう病気です。
カテーテル検査では主に虚血性心疾患の診断を行います。
場所はカテーテル検査室という特殊な部屋で行います。
患者様には検査着に着替えてもらった後に検査台の上に仰向けに寝ていただきます。
カテーテルとは直径約1.5mm程度の細い管のことで、この管を手首・肘・鼠径の動脈から挿入します。
注射針を使って挿入しますが、直前に局所麻酔を行ってから挿入しますので、痛みは麻酔をするときだけです。
挿入された管を動脈の中を伝えて心臓の入り口付近まで移動させます。
そこで左右それぞれの冠動脈の入り口にカテーテルの先端を挿入して造影剤を流して様々な角度からレントゲンで撮影して、冠動脈の狭窄・閉塞の部位を診断します。
検査時間は約15分、当院では検査結果をその場でご説明しますので検査室への入室から退室まででも30分程度で終了します。
穿刺部位は上記の通り3箇所ありますが、診断のためのカテーテル検査であれば8割以上の患者が手首の動脈からカテーテルを挿入します。
検査後は止血のためのバンドを手首に巻きます。
動脈を穿刺しているので一般的な採血と違い止血に時間がかかります。
平均4時間程度で止血されます。
止血中は手首を動かすことは避けていただきますが、歩行や食事などは通常通り行えます。
以前ではカテーテル検査のためだけに1泊2日の検査入院を行っておりましたが、現在は手首からの検査で安全に止血が完了することから日帰りカテーテル検査を実施しております。
朝、来院していただき着替えなどの検査のための準備をしていただきます。
午前中に日帰り検査は終了しますので、止血時間を考慮しても、夕方にはご帰宅いただけます。
検査の時と同様に、手首・肘・鼠径等からカテーテルと呼ばれる管を挿入し治療を行うことです。
当院では大きく分けて3種類のカテーテル治療を行っております。
①虚血性心疾患に対するカテーテル治療(経皮的冠動脈形成術=PCI)
②不整脈に対するカテーテル治療(高周波カテーテルアブレーション)
③慢性下肢動脈閉塞症に対するカテーテル治療(経皮的下肢動脈形成術=PPI)です。
前述の検査の時と同様にカテーテルを挿入します。検査と違う点は直径が2~2.5mm程度の管を挿入するので、患者様の状態によっては手首ではなく鼠径部から穿刺する場合もあります。
検査時と同様にカテーテルの先端を冠動脈の入り口に留置し、先端からガイドワイヤーと呼ばれる柔らかい針金を挿入していき、狭窄部位を通過させます。
次に血管内超音波をガイドワイヤーに沿わせて挿入し、病変の太さや長さなどの性状を確認します。
その次はいよいよ病変に治療を施すわけですが、以前はバルーンと呼ばれる風船を挿入し狭窄部位を広げるだけでしたが、この方法ではせっかく広げた病変部位がまた狭窄する(=再狭窄)の可能性が高く、何度も繰り返して行う患者様が多く存在しました。
しかし、現在ではステントと呼ばれる金属の金網を病変部に留置して広げることで再狭窄の可能性が減り、しかも安全に施行できることから、ステント留置が標準的治療となっております。
当院でもほぼ100%に近い患者様にステント留置を施しております。
また数年前より再狭窄予防の薬を塗ったステント(薬剤溶出性ステント)が保険で認可されるようになり、再狭窄の確率は激減しております。
治療時間は平均1時間です。
ただし、患者様の病変の状態によっては3、4時間程度の長時間に及ぶこともあります。
合併症は血管損傷や皮下出血といった軽度のものから、心筋梗塞や冠動脈穿孔といった重度のものまで様々ですが、合併症発生率はおよそ1%前後で、死亡や緊急手術といった合併症は極めて少なく、ほとんどの合併症はその場での対処で処置が終了します。
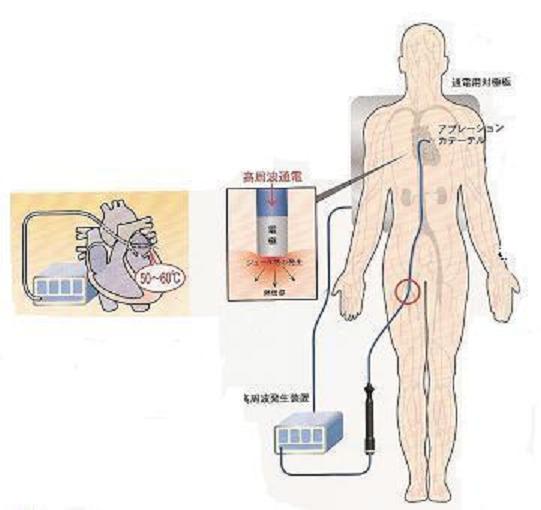
前述の電気生理検査と同様にカテーテルを挿入し、標的となる部位にカテーテルを密着させて高周波通電を行い、心筋組織を焼灼させる治療法です。
カテーテル先端から高周波通電することで約50~60度程度の熱が発生します。
この熱により心筋組織が焼灼され瘢痕化します。
瘢痕化した組織には電気刺激が通らなくなりますので、不整脈の発生を抑制できるようになるのです。
手技時間はおよそ90分。
しかし不整脈の種類によって様々で、困難な症例では4~5時間に及ぶこともあります。
合併症は非常に稀ですが、危険な合併症として心タンポナーデと房室ブロックが存在します。
心タンポナーデとは高周波通電にて心臓の壁が薄くなり、血液が心臓の外側に漏れてたまってしまう状態です。
この状態が続くと血圧低下をきたすので、みぞおち付近から管を刺してたまった血液を吸引する必要があります。
房室ブロックとは、正常な電気刺激の伝導路を傷つけてしまった場合に起きてしまい、最悪の場合はペースメーカーが必要となります。
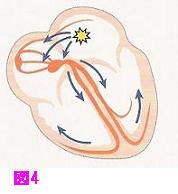
まずは正常な人間の心臓がどのように動いているのか?大まかに理解する必要があります。
人間の心臓は頭で考え動いているのではなく、ある一定のリズムで自動的に動いていますが、これらの動きは電気の流れで動いているとイメージして下さい。
心臓は左右の心房・心室の4つの部屋に分かれており、心臓を動かす司令塔の役割をしている洞結節と呼ばれる組織が右心房に存在します。
ここから1分間に60~70回程度の電気刺激が発生します。
するとその刺激は右の心房と左の心房を伝わり房室結節と呼ばれる組織で合流します。
合流した電気刺激は心室側に伝わり、再び別れて左右の心室に伝わります。
これの繰り返しによって、規則正しく心房・心室が1:1で動いているのです。
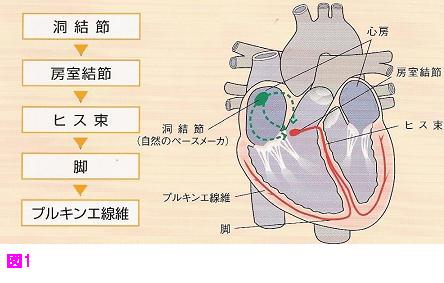
不整脈とは、このような正常な興奮の通り道とは別の刺激伝導路が存在していたり、正常な伝導路そのものの障害によって、脈が速くなったり遅くなったりする病気です。
電気生理検査とは、カテーテルと呼ばれる細い電極のついた管を用いて、これらの不整脈の原因を調べる検査です。
カテーテルは足の付け根・肩・首などから挿入されます。最初に局所麻酔を行って、十分に麻酔の効いた状態で挿入していきますので、痛みは最初の麻酔の針が刺さるとき以外はほとんどありません。
それぞれから合計4~5本程度の電極つきカテーテルを挿入し、上述のような刺激伝導路を調べていき、不整脈の原因を探します。
検査時間は各疾患によって違いますが、おおむね30~60分程度です。
ほとんどの場合はそのまま高周波カテーテルアブレーション治療に移行しますので、実際は2時間以上と考えてください。
全身麻酔をかけるわけではございませんので、患者様は意識のはっきりしている状態で検査が進んでいきます。
看護婦がすぐそばについておりますので、検査中に具合が悪くなった場合などは仰っていただければ直ぐに対応出來るように準備しております。
足の付け根からカテーテルを挿入することが殆どなので、冠動脈の検査と違い日帰りでの検査は行っておりません。
検査のみでも最低1泊2日の入院が必要で、治療も含めると最短でも2泊3日の入院が必要です。
合併症は皮下出血が軽度起こる程度ですが、肩からのカテーテル挿入が必要な場合は気胸を起こすことが非常に稀ですが存在します。
その場合は胸腔ドレーンをいう管をわきから腹2日ほど挿入しなくてはなりません。
その他、高周波カテーテルアブレーション治療を行う際には、心タンポナーデ・房室ブロックといった合併症も考慮しなくてはなりませんが、いずれも非常に稀な合併症です。