社会福祉法人 仁生社
江戸川病院

2026-01-19更新

慶友人工関節センター長 泉田良一

日本も本格的な高齢社会を迎えました。ところが、いざ長寿時代になってみてどうでしょうか? 関節の軟骨が磨り減り、痛みや、変形を生じる方が実に多くなっているのです。これに伴い、人工関節手術のニーズは増加しています。しかし、高齢者も多いこの手術、決して容易に取り組むべきではありません。そこで当院では専門の施設、慶友人工関節センターを開設すること致しました。
関節の痛みから解放されて楽しく実りある人生を過ごしたい方は、是非とも当センターにお問い合わせください。
平日 8:25~16:00
当院は、慶応大学の関連病院として豊富な臨床経験に裏打ちされた高度な医療を提供します。
また最小侵襲人工膝関節置換術 のリーダーとして、医師の見学、研修も行っています。
平成18年に慶友人工関節センターを設立し、各々の患者さんにマッチした丁寧な治療を行うことを心掛けてきました。その結果、今迄手掛けた初回人工股関節手術約1000例について、再手術を要するような深部感染はゼロ、術中対応を要した骨折2例、脱臼は高位脱臼、系統疾患、術後譫妄・転倒などを含めて10例という成績を得ております。
しかし人工股関節手術は身体にメスを入れる訳ですから、良い点がある一方、欠点もあります。良い点は、何と言っても痛みが楽になり、自立した人生をエンジョイできるようになることです。一方問題点は
1、人の身体に金属等の異物を入れる訳ですから、どうしてもマッチしない点があることをぬぐい切れない(生体材料とは)。
2、身体にメスを入れることは、いわば戦争を止めるために、小さな戦争をするようなものであり、その為のマイナス面が残らないか(MISとは)。
3、合併症が出てしまった場合、もしかすると手術をやらなかった方がましだったという事態が起こりかねない(合併症とは)。
その他に治療期間、費用など、いわゆる経済的な問題が起こりえます。
この10年間に人工股関節手術は3万件が6万件へと倍増していると言われています。超高齢社会ですから手術件数が増加することはある意味当然ともいえますが、あるいはアメリカの様に医療が他の産業並みに「聖域なき」変貌を遂げて、本当は必要のない手術まで行われていないかという危惧も覚えます。情報化社会とは、ご自身がより良い正確な情報を得て、ご自身で判断しなければならない社会でもあります。
もしこれらの点について関心がおありでしたら、連絡いただくか、あるいはこのホームページの「人工股関節手術の現状」、更に詳しくお知りになりたい方は「人工股関節の歴史」の項をご覧ください。

センター受付
当センターでは関節の機能障害を専門的に治療する事が可能です。関節外科の専門医(整形外科医)、手術の麻酔や術後の痛みの管理をする麻酔医、病棟や手術室の看護師、手術後のリハビリを行う理学療法士、薬剤師、ソーシャルワーカーそのほか大勢の技師や病院の職員、全員が一日も早い皆様の関節機能の回復のためにサポートいたします。
病名は同じでも、症状は患者様一人ひとり大きく違います。ですから、マニュアル通りの方法だけでは、本当に患者様に適した治療が行われているとは限らないのです。私たちは、患者様全員の痛みからの解放と生活の質の向上のため、患者様一人ひとりに最善と思われる治療を提供します。

診察室
患者様が、手術を受けるときや手術を受けた後の負担をなるべく軽減するために、最少侵襲手術を行います。これは従来に比べて傷口が2分の1もしくは2分の3の大きさですむだけでなく、筋肉などに与えるダメージも極力軽くする手術方法です。
また当院の人工関節手術はクラス1000と呼ばれる非常にクリーン度の高い手術室(クリーンルーム)で行われます。我々は人工関節手術には必要不可欠とも言える装備と考えていますが、十分なクリーンルームはまだまだ日本では少ないのが現状です。
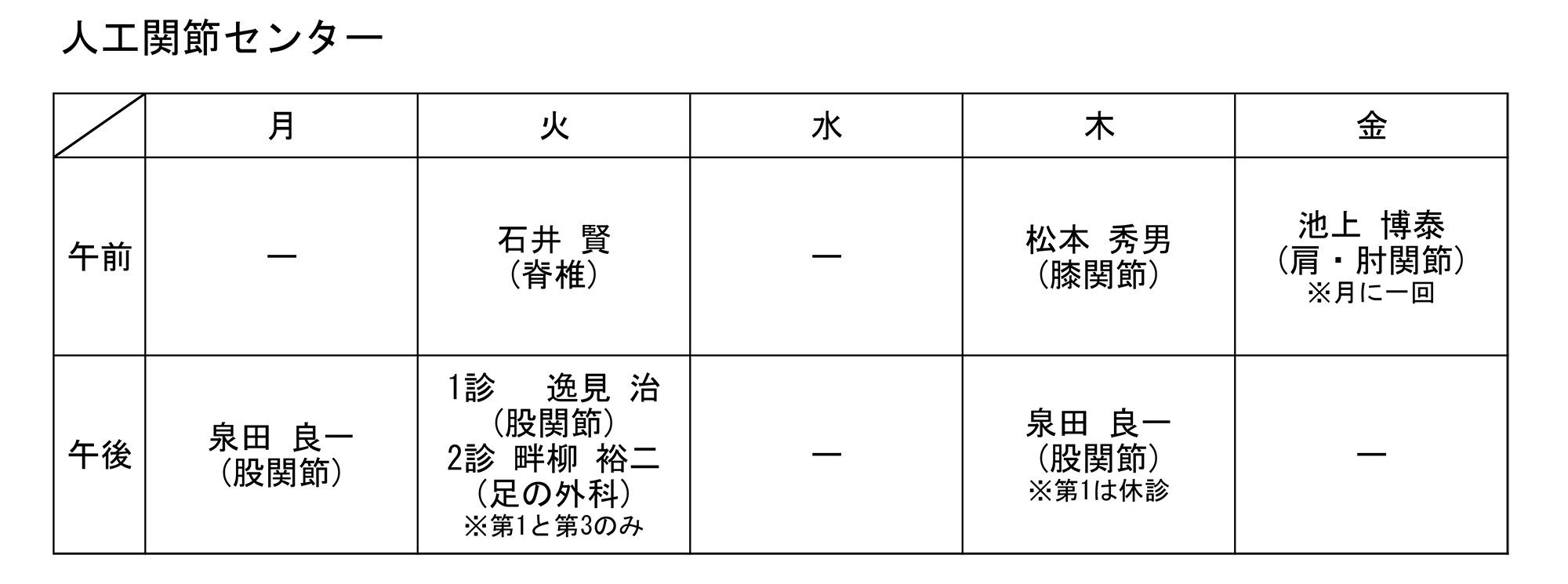
膝の関節は3個の骨でできています。すねの骨(脛骨)の上に太ももの骨(大腿骨)が乗っています。
膝を曲げたり伸ばしたりすると、太ももの骨の丸くなった端の部分がすねの骨の上にある比較的平らな面の上で回転したり、横滑りをしたりします。
そして、膝の「皿」(膝蓋骨)と呼ばれている3個目の骨は、膝の構造を整える筋肉とつながっています。
膝蓋骨は、それらの筋肉にかかる緊張を減らす「てこ」の役割を果たしています。
膝が痛む主な原因として、次に挙げる関節疾患があります。
変形性関節症
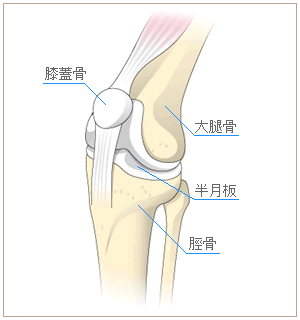
変形性関節症健康で正常な膝関節において、膝の曲げ伸ばしは半月板や軟骨がクッションとなり、痛みを生じません。
しかし、加齢などによりクッションが磨り減ったり傷ついたりすると、大腿骨(太ももの骨)と脛骨(すねの骨)がこすれあって、痛みや運動障害を招く病気、変形性関節症となります
変形性関節症の国内における総患者数は、約95万人(男性35%、女性65%)と推計されます。
受療者率は、どの年齢層においても女性の方が高く、男女とも50歳前後から増加し、70歳代後半がピークとなります。
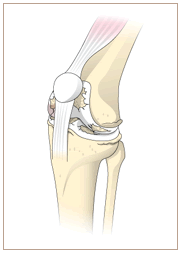
関節リウマチ
関節リウマチ関節リウマチのような関節炎では、滑膜が炎症を起こします。放出された化学物質が原因で炎症が起こり、この化学物質が滑膜を肥厚させ、関節の軟骨や骨を破壊します。滑膜の炎症は関節の痛みや腫れを引き起こします。
関節リウマチの国内における総患者数は約42万人(男性18%、女性82%)と推計されます。
受療者率は、どの年齢層においても女性の方が高く、男女とも40歳前後から増加し、70歳代前半がピークとなります。
※「厚生労働省 統計データベース 2002年」より引用
歯が駄目になると義歯を入れますが、それと同様に機能しなくなってしまった関節を金属、ポリエチレン、セラミックなどで作られた人工関節に置き換えることです。端的にいえば埋め込み式の入歯のようなものと言えると思います。
関節疾患の場合でも、程度が軽い場合は、投薬療法・注射といった保存的療法で症状を和らげることができます。
ただし、痛みが継続する場合や、極端な変形で歩くことができなくなった場合、また関節リウマチが進行した場合には、人工膝関節置換術などの手術療法が必要になります。
人工膝関節置換術とは、傷ついた膝関節を、関節の代替として働くインプラントと呼ばれる人工膝関節部品に置き換える手術です。通常、医師は特殊な精密器具を使って3個の骨の損傷面を取り除き、そこへ代わりのインプラントを固定します。
大腿骨面は、元の骨とほぼ正確に一致する丸みのある金属コンポーネントと置き換えます。脛骨面は、金属コンポーネントとなめらかなコンポーネントと置き換えます。
このコンポーネントは、超高分子量ポリエチレンという素材から作られ、軟骨の役目を果たしています。膝蓋骨の裏面も、同じポリエチレン製のインプラントと置き換える場合があります。
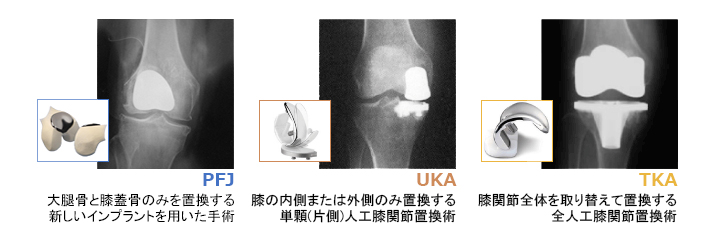
使用する膝関節部品は障害の程度によって異なります。
(程度が比較的軽い場合は骨の表面だけを削って置き換えますが、膝関節の高度な破壊が進み、障害が著しくなると、複雑な膝関節部品が必要になります。)
最小侵襲(MIS)人工膝関節置換術
~エム・アイ・エス Minimally Invasive Solution ~
MIS(エム・アイ・エス)とは、筋肉や軟部組織(皮膚等)への負担をできるだけ最小限にする新しい人工膝関節置換術のことです。
皮膚切開をできるだけ小さくすることで、痛みの軽減や術後リハビリの早期開始、早期退院、そして早期社会復帰を目指しています。
MISの特長
1.手術後の傷跡が小さくなります。
2.手術直後の痛みが軽減されます。
3.リハビリを早く行い、入院期間の短縮をめざします。
※症状によって個人差があります。
1.手術後の傷跡が小さくなります。
従来の手術に比べ小切開手術は約半分の傷跡で、場所も目立ちにくくなります。
一般的な手術方法では15cmから20cmもの大きな皮膚切開を行い、筋肉を大きく切り開きながら骨に達して、人工膝関節を設置しています。患者さんの関節の変形の程度にもよりますが、MIS手術は、8cm~12cm程度の皮膚切開で従来と同じ人工膝関節の手術ができるという画期的な方法です。
2.手術直後の痛みが軽減されます。
小さく切開するので軟部組織(皮膚など)や筋肉の負担も少ないため痛みの軽減が期待できます。
また、手術後の痛みも少なく早期に歩行訓練を開始できるので、車椅子や、歩行器、松葉杖のいずれかを使用して、早期に自力でトイレや洗面に行くことが可能となります。
3.リハビリを早く行い、入院期間の短縮をめざします。
xMIS手術では筋肉や軟部組織への負担が少ないことから、リハビリを早期に開始することができ、2週間程度で退院(早期退院)が可能となり、従来の手術を受けた場合と比べて、早く普通の生活に戻ることが期待できます。院内感染などの合併症を引き起こさないようにするためにも、入院生活は短いほうが良いといえるのです。
最小侵襲(MIS)人工膝関節置換術とは、筋肉や軟部組織(皮膚等)への負担をできるだけ最小限にする新しい人工膝関節置換術です。
皮膚切開をできるだけ小さくすることで、痛みの軽減や術後リハビリの早期開始・退院、そして早期社会復帰を目指しています。
手術前
インフォームドコンセント
医師から模型や実際の人工関節を使って、術前説明があります。
(インフォームドコンセントの主な内容)
○手術の目的
○手術によって期待できる効果
○手術方法
○術後の注意点
○麻酔の危険性について
○輸血について
○合併症について
合併症
麻酔のリスク、感染、深部静脈血栓症、肺塞栓症、出血ならびに輸血のリスク、関節可動域制限、ゆるみ、骨折、金属アレルギー など
入院
手術の前に、必要な検査を受けます。服用しているくすりがあれば必ず病院のスタッフに伝えてください。特に血をサラサラにする薬は注意が必要です。
手術前日は夜9時以降の飲食ができなくなります。
手術準備
当日
術衣に着替えます。
静脈に細い点滴をします。このチューブは、手術後も抗生物質やその他のくすりを投与するのに使います。
麻酔
手術室に入ると麻酔がおこなわれます。麻酔には全身麻酔と局所麻酔があります。背中に細いチューブを残す持続硬膜外麻酔などは、術後の痛みをコントロールするのに適しています。麻酔が十分に効いてきたら、消毒液を使って手術する足を広く消毒します。
止血
手術中に出血しないよう駆血帯を使って、手術する下肢の血流を一時的にせき止めます。
皮膚切開
膝の関節が見えるように皮膚を切開します。
損傷骨の切除
損傷の状態を確認し、専用の器具により適切なインプラントを設置できる様、正確に骨の形を整えます。
人工関節の固定
骨の切除が済むとインプラントを骨に固定します。膝が良い状態で機能するように、膝のまわりにある靭帯も調節する必要があります。
縫合
医師はインプラントがしっかり固定され、十分に機能することを確かめると、切開した部分を縫合します。
手術終了
手術したところから自然に生じてくる液を外へ流し出すために、専用の排液管(ドレーン)を傷口に挿入することがあります。その後、傷口を滅菌包帯でおおい、回復室に移ります。
手術にかかる時間はおよそ1.5~2.5時間で、個々の状況によって変わります。
輸血について
手術中および手術後には、輸血を必要とする可能性があります。
これには手術の前に自分の血液を採っておき、手術後にそれを輸血する方法(自己血輸血)を行う事が良く行われます。
麻酔が覚めてくると、ゆっくりと意識が回復してきます。看護師が付き添い、肺の中の空気をきれいにするために、咳や深呼吸をするよう促します。
また、手術直後の痛みを取り除くため、痛み止めのくすりを使います。
病室へ
十分に麻酔が覚めたら、病室へ戻ります。手術直後は頻繁に血圧や体温を測ったりします。
リハビリ
病室に戻ると、リハビリが始まります。リハビリによって、膝の力、バランス、可動域(動かすことができる範囲)を効果的に回復させることができます。
また、理学療法士が最適な運動をおこなう手助けをしてくれます。
筋肉を最大限温存する当科の方法では、術翌日~2、3日で歩行練習が可能です。
また各種カテーテルやドレーンが抜ければ、傷を防水フィルムで保護してシャワー入浴が可能です。これは普通術後5日程です。
当院では多くの症例が溶ける糸による埋没縫合法を用いて傷を閉じますので、その場合抜糸は不要です。
リハビリの目的
関節の安定を保つ役割を果たしている筋肉や腱は、動かさないとすぐに弱ってしまいます。
リハビリを行うことによって、筋肉を強くし、また、術後の拘縮(固まって動かしにくくなること)を防いで、早く日常生活へ復帰することができます。
開始時期
大体手術の翌日~4日目までにリハビリを開始します。
リハビリの種類
病室で・・・
持続他動運動器(CPM)を使って膝の曲げ伸ばしを行う訓練
足を垂直にあげるなど簡単な運動
歩行器を使った歩行訓練
リハビリ訓練室で・・・
平行棒を使った歩行訓練
杖を使った歩行訓練
階段を昇る訓練
リハビリのプログラム例
膝を伸ばしたまま、ベッドに座ることができます。膝の経過が良好であれば、CPMを使って、ゆっくり膝を曲げ伸ばしします。
ベッド上で足に力を入れるなど簡単な運動を続けます。この頃には、看護師や理学療法士の介助で車椅子に乗ったり、手洗いに行けるようになります。
・リハビリ訓練室で本格的なリハビリ
・平行棒を使った歩行訓練
・歩行器を使った歩行訓練
・杖を使った歩行訓練
・階段を昇り降りする訓練
退院
回復が十分であると医師が判断したら、退院することができます。これは約2週間ですが、痛みの感じ方や、経過によりかなり差があります。早い人ですと数日、もっとも遅い人でも30日程です。

手術室

手術室前の廊下
人工関節手術は日本でどのくらい普及しているのでしょうか?
代表的なところでは人工股関節の手術が年間3万件、人工膝関節が4万件前後と言われています。おそらく皆様が想像されていたより多いのではないでしょうか。
どういう場合にその手術を考えなければならないのでしょうか?
義歯なら普段物が噛めなくて困ったり、痛みが耐え難いと感じた時に、入れようとするでしょう。人工関節もそれと同じように、毎日痛むなど、日常生活に支障を来たす時、手術を考慮する事となります。
関節の病気はそれが直接生命にかかわるようなものではありませんので、あくまで御自分の意思で決めていただいて良いのです。
危険性は?
手術である以上危険性が全く無いとは言えません。例えば人工股関節の場合、感染、脱臼、血栓症など、人工膝関節の場合は感染や血栓症などの危険があります。それらの危険性を極力減らすためにも、専門施設の設立が望まれるところなのです。
費用はどのくらい?
日本は皆保険制度であり、高額医療費の払い戻し制度をはじめ、様々な救済措置も用意されています。詳しくはケースワーカー室までお尋ねください。
入院期間はどのくらいですか?
痛みの感じ方や経過により、かなり差はありますが、約2週間程度です。短い人で数日、もっとも遅い人でも30日程度です。
手術後、どのぐらいで日常的な動作ができるようになりますか?
当院では、手術翌日よりリハビリを開始します。
年齢や手術前の筋力など個人差はあり、術式によっても異なりますが、退院時には日常生活動作は概ね可能となります。
ほとんどの患者さんは、手術後6週間以内に杖を使って歩くことができます。
手術後数ヶ月までには、車を運転できるぐらいまでに回復します。
痛みは無くなりますか?
退院後2~3ヶ月でほとんどの場合、痛みが解消し、多くの日常的な動作ができるようになります。
手術後、日常生活で制限はありますか?
インプラントの脱臼を防ぐため、以下のような制限があります。
● 正座
● 身体がぶつかり合うようなスポーツ
● 関節に大きな緊張を与えるような動作
これらの制限を除けば、通常の日常生活にはほとんど支障がありません。散歩やショッピング、旅行、ハイキングなど、手術前にはひざ関節が痛くて楽しめなかったことでも、手術後には楽しむことができるはずです。水泳やゴルフ程度の運動もできます。
インプラントはどのくらいもちますか?
個人差はありますが、海外の学術文献*によると95%の人が10年から15年以上の長期に渡って、インプラントを維持できているとの臨床結果が報告されています。最近のインプラントは、製品の研究も進み、更に優れた臨床結果も期待できるようになってきました。インプラントを長持ちさせるために以下の事柄に留意し、あまり無理をせず、新しい関節と上手に付き合っていくことが大切です。
○ 適切な体重を維持する
○ 新たなスポーツや活動を始める前に主治医に相談する。
× 重い物をくり返し持ち上げるようなことを避ける。
× 動きの激しいエアロビクスなど、「衝撃荷重」がかかるようなスポーツを避ける。
× 低い座面や低い椅子を避ける。
「Long-Term Survival Analysis of a Posterior Cruciate-Retaining Total Condylar Total Knee Arthroplasty」 Merrill A. Ritter, MD; Steven A. Herbst, BA; E. Michael Keating, MD; Philip M. Faris,MD; and John B. Meding, MD
「Total Knee Arthroplasty in Patients Who Were Obese With 10 Years Followup」 Frankie M. Griffin, MD; Giles R. Scuderi, MD; John N. Insall, MD; and Wayne Colizza, MD
ひざはどのぐらい曲げられるようになりますか?
ひざを伸ばした状態が0°とすると、入院中は120°を目標にリハビリテーションを行います。退院後は、手術前の状態により個人差はありますが、130°以上曲げられるようになった臨床結果*も学会で数多く報告されています。
「NexGen LPS-Flex 型人工膝関節-特徴と使用経験-」津村弘 片岡晶志 古代裕次郎
「The Early Results of High-Flex Total Knee Arthroplasty: A Minimum of 2 Years of Follow-up」 Hsuan-Ti Huang, MD, Jiing Yuan Su, MD, and Gwo-Jaw Wang, MD
「In vivo kinematic evaluation and design considerations related to high flexion in total knee arthroplasty」 Jean-Noël A. Argenson, Giles R. Scuderi, Richard D. Komistek, W. Norman Scott, Michael A. Kelly, Jean-Manuel Aubaniac
「A High Flexion Total Knee Arthroplasty Design Replicates Healthy Knee Motion」 Jean-Noël A. Argenson, MD; Richard D. Komistek, PhD; Mohamed Mahfouz, PhD; Scott A. Walker, MS; Jean-Manuel Aubaniac, MD; and Douglas A. Dennis, MD